Yong Hur, DDS, DMD, MS,* Yumi Ogata, DDS, DMD, MS,* Douglas W. Kim, DMD,† Charles M. Pham, BS,† Tae-ho Yoon, DDS, PhD,‡ y Hirokazu Ogata, DDS§
El objetivo principal de la regeneración ósea guiada (GBR) es la formación de hueso nuevo en sitios deficientes en volumen óseo para permitir la colocación ideal del implante dental. El desarrollo de la GBR ha ampliado las opciones de tratamiento para el paciente y ha mejorado el potencial de la terapia de implantes al mejorar los resultados funcionales y estéticos. Las membranas bioabsorbibles y no absorbibles junto con varios tipos de materiales de injerto óseo (por ejemplo, autoinjerto, aloinjerto, xenoinjerto e injerto aloplástico) se han aplicado con éxito, cada uno con sus propias ventajas y limitaciones.
El aumento de cresta vertical se considera un desafío importante en la implantología y se requiere de manera común en la reconstrucción de la deficiencia de la cresta en la mandíbula posterior. Se dispone de algunas técnicas: GBR con membrana no reabsorbible, injerto óseo en bloque autógeno de la capa, osteogénesis por distracción y otras técnicas.
Entre las opciones, GBR con material de injerto óseo particulado es la primera opción porque es menos invasiva que las otras opciones y tiene una amplia gama de evidencia científica para apoyar su uso.
Los resultados cuantitativos del aumento de la cresta vertical muestran una pérdida impredecible de hueso injertado en la cresta aumentada después del procedimiento GBR. Aunque la pérdida a menudo se observa clínicamente, existen datos limitados en la literatura actual para evaluar los cambios volumétricos. Algunos estudios demuestran cambios dimensionales después del período de cicatrización.
Entre estos, solo un estudio midió la cresta en un marco de tiempo específico (prerecolección, postrecolección y después de la cicatrización) para mostrar los cambios volumétricos en la cresta aumentada y la cantidad de pérdida de injerto durante la curación.
Sin embargo, este estudio incluyó el injerto sobre conectores de extracción. Por lo tanto, hay escasa información disponible para evaluar la cantidad de hueso injertado que permanecerá cuando se complete la cicatrización en el aumento de la cresta vertical sobre las crestas edéntulas.
El objetivo de este estudio prospectivo fue medir la pérdida de hueso injertado después del aumento vertical de la cresta durante 6 meses de cicatrización comparando el volumen del hueso al inicio y la reentrada. Nuestra hipótesis es que se producirá una cantidad significativa de pérdida de injerto durante la cicatrización y que los cambios no serán uniformes en los sitios injertados.
MATERIALES Y MÉTODOS
Se reclutó a dieciséis pacientes consecutivos que requerían un aumento vertical de la cresta antes de la colocación del implante en el departamento de periodoncia, facultad de odontología de la universidad Tufts de marzo de 2010 a junio de 2011 (Tabla 1). Los criterios de inclusión se determinaron de la siguiente manera: (1) 18 años de edad; (2) buena salud sin enfermedad sistémica; (3) edentulismo parcial de la mandíbula con 2 o 3 dientes perdidos; y (4) plan de tratamiento para futuros implantes en áreas con deformidad de cresta de clase III de Seibert. 17 Los criterios de exclusión se determinaron de la siguiente manera: (1) pacientes embarazadas o en período de lactancia; (2) fumadores; (3) alergias reportadas a los medicamentos postoperatorios; y (4) pacientes con enfermedades sistémicas que pueden afectar la cicatrización (por ejemplo, diabetes no controlada). Todos los participantes del estudio firmaron un formulario de consentimiento informado por escrito. El estudio fue aprobado por la junta de revisión institucional del campus de ciencias de la salud de Tufts antes de la inscripción del paciente.

PROCEDIMIENTO QUIRÚRGICO
Se utilizaron de dos a tres carpulos con lidocaína al 2% con 1: 100,000 de epinefrina para lograr anestesia local a través del bloqueo del nervio alveolar inferior y la infiltración. Los colgajos bucales y linguales se reflejaron utilizando una incisión crestal seguida de incisiones de liberación vertical en la cresta edéntula. Los procedimientos de aumento de hueso alveolar fueron realizados por un solo operador (Y.H.) utilizando un aloinjerto de hueso liofilizado mineralizado (FDBA; Mineross, Osteotech Eatontown, NJ) y membrana reforzada con titanio de politetrafluoroetileno expandido (e-PTFE) (membrana regenerativa Gore-Tex; WL Gore y Asociados Newark, DE) para excluir la invasión de tejidos blandos. La membrana fue recortada y contorneada, dejando un mínimo de 1 mm de espacio desde los bordes de la membrana hasta los dientes adyacentes. Se usaron tachuelas óseas (tachas de fijación; ACE Surgical, Brockton, MA) para estabilizar la membrana en el sitio regenerativo y se injertó FDBA hidratado en el defecto. El cierre primario se logró con un colchón horizontal y suturas simples interrumpidas utilizando 4-0 e-PTFE (CV-5; WL Gore &Associates, Newark, DE) y 5-0 poliglactina 910 (Vicryl; Ethicon, Somerville, NJ). Se prescribieron postoperatoriamente 500/125 mg de augmentin (amoxicilina/ácido clavulánico), 4 mg de metilprednisolona y solución de gluconato de clorhexidina al 0.12%. Los implantes se colocaron seis meses después de la GBR.
MEDICIONES DE ESTUDIO
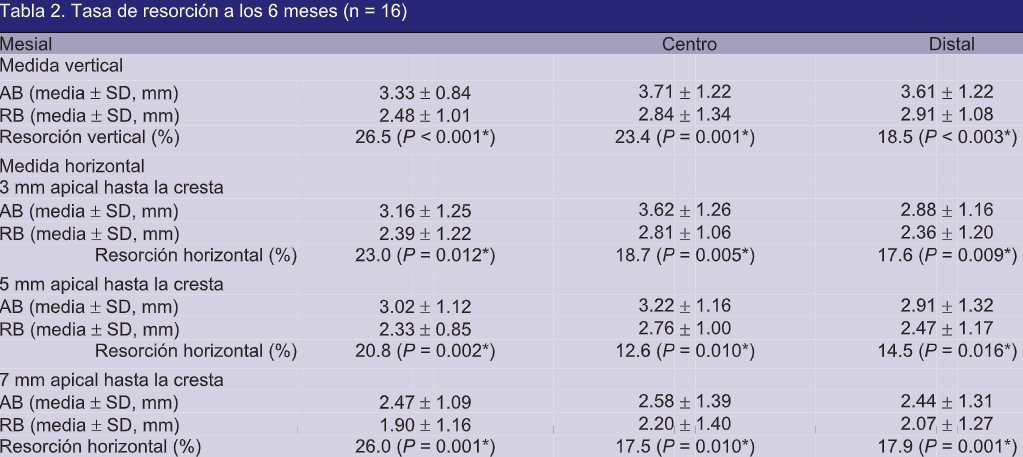
Para tomar mediciones estandarizadas, se fabricó un stent de referencia de acrílico personalizado para cada paciente para proporcionar puntos de referencia fijos para las mediciones óseas (Figs. 1 y 2).
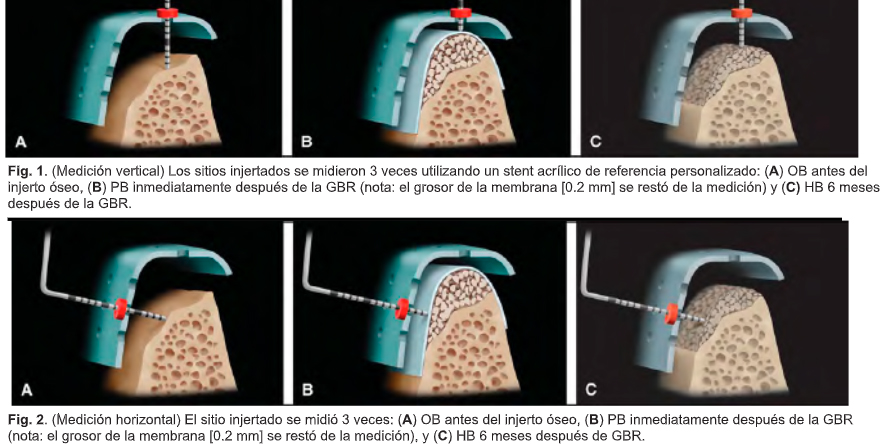
Los stents se diseñaron para cubrir las superficies oclusales de los dientes adyacentes a la cresta aumentada para permitir una inserción clínicamente reproducible. Los orificios se colocaron en el stent como puntos de referencia estandarizados y fijos. Se usó sonda periodontal UNC-15 con tapón de goma y calibre Boley (Hu-Friedy) para todas las medidas verticales y horizontales. Un examinador independiente registró las mediciones en 3 etapas diferentes (Y.O.): 1) hueso original (OB) justo antes del injerto óseo, 2) hueso postoperatorio (PB) justo después de la GBR y 3) hueso cicatrizado (HB) 6 meses después de la GBR en el momento de la colocación del implante. Se levantaron colgajos mucoperiosteal de grosor completo para todas las mediciones del estudio. Cada medición se repitió dos veces y se utilizó el promedio. Se hizo una tercera medición cuando la diferencia entre los 2 valores fue .0.5 mm.
CALIBRACIÓN INTRAEXAMINADOR
El examinador del estudio (Y.O.) realizó un ejercicio de calibración intraexaminador antes de la inscripción en el estudio. Se utilizó un stent de estudio acrílico personalizado en un modelo de diagnóstico para 5 sujetos diferentes. Se tomaron dos medidas de estudio dentro de un período de 1 semana. La medida mostró un acuerdo de ≤0.5 mm en el 100% del tiempo y ≤0.2 mm en el 90% del tiempo.
Medida vertical (3 puntos de referencia). La dimensión vertical del hueso se determinó midiendo la distancia desde los puntos de referencia fijos en el stent hasta la cresta alveolar. Los 3 puntos de referencia fijos se ubicaron en una línea que cubre la cresta del borde alveolar: (1) centro del área aumentada; (2) 5 mm mesial al centro; y (3) 5 mm distal al centro.
Medición horizontal (9 puntos de referencia). La dimensión horizontal del hueso se determinó midiendo la distancia desde los puntos de referencia fijos en el stent a la superficie bucal del hueso alveolar en filas de 3, 5 y 7 mm apical a la cresta alveolar. Cada fila contenía 3 puntos de referencia en (1) centro de área aumentada (2) 5 mm mesial al centro; y (3) 5 mm distal al centro.
TASA DE RESORCIÓN
La tasa de resorción fue calculada
tal como sigue:
- Hueso aumentado (AB)=OB-PB
- La cantidad de hueso injertado inmediatamente después del procedimiento de aumento de la cresta.
- Grosor de membrana (0.2mm) se restó de PB para cada calculo.
- Hueso restante (RB)= OB – HB
- La cantidad de hueso injertado restante en el momento de 6 meses después del procedimiento de aumento de cresta.
Tasa de resorción (%) = [1-RB/AB] x 100%
ANÁLISIS ESTADÍSTICO
Se realizó una prueba t pareada para explorar si hubo algún cambio en el volumen óseo entre la cantidad de aumento inicial creada por Técnicas de GBR y la cantidad real de hueso restante después de 6 meses de cicatrización en milímetros. El nivel de significación se estableció en alfa = 0.05.
RESULTADOS
Doce de los 16 sujetos se sometieron a una cicatrización sin complicaciones 6 meses después de la cirugía, mientras que los 4 sujetos restantes experimentaron complicaciones postoperatorias, como incomodidad continua, infección y exposición de la membrana.
TASA DE RESORCIÓN 6 MESES DESPUÉS DE LA GBR
La comparación de PB y HB demostró que existe una resorción ósea significativa entre la cantidad de aumento inicial creada por las técnicas de GBR la cantidad real de injerto restante después de 6 meses de cicatrización. El promedio de 16 sitios de hueso restante (RB) se dividió por el promedio de 16 sitios de hueso aumentado (AB) para calcular la tasa de retención ósea. Esto se restó de 1 para calcular la resorción ósea total. La tasa global de resorción fue de 19.8% (p<0.001) con un rango promedio de entre 12.6% y 26.5%. La tasa media de resorción en las mediciones óseas verticales fue de 22.8% con un rango entre 18.5% y 26.5%. La tasa media de resorción en las mediciones óseas horizontales fue de 18.7% con un rango entre 12.6% y 26.0% (Tabla 2).
Entre estos, los 12 sitios con cicatrización sin complicaciones mostraron una tasa de resorción promedio de 13.4% con un rango promedio entre 6.9% y 19.8%. Los cuatro sujetos con complicaciones postoperatorias, como la exposición a la membrana y la infección, mostraron un promedio de 42.1% de resorción ósea con un amplio rango de 32.4% a 55.9%.
DISCUSIÓN
Estudios anteriores han establecido evidencia científica para el uso de GBR para la deformidad de la cresta. Este procedimiento es predecible y la tasa de supervivencia de los implantes colocados junto con la GBR es similar a los implantes colocados en el hueso nativo. Sin embargo, hay información limitada relacionada con la magnitud del cambio del volumen óseo después del procedimiento. Lekovic et al informaron sobre los cambios en el ancho del hueso después de la preservación de la cresta en los conectores de extracción a los 6 meses de cicatrización con el uso de barreras bioreabsorbibles (-1.31 ± 0.24 mm) y no reabsorbibles (-1.80 ± 0.51 mm) de membranas de barrera. Iasella et al demostraron dimensiones de ancho de cresta mejoradas después de la preservación de la cresta usando FDBA con una membrana bioabsorbible (-1.2 ± 0.9 mm) en comparación con el control no injertado (-2.6 ± 2.3 mm). Con respecto al aumento de crestas, Zitzmann et al mostraron un promedio de 78% (con el uso de membrana no reabsorbible) y 92% (con el uso de membrana reabsorbible) relleno de hueso en el procedimiento GBR con colocación inmediata del implante. Zitzmann et al, en un estudio radiográfico separado de 5 años, indicaron una pérdida media de 1.83 mm (con membrana reabsorbible) y 2.21 mm (con membrana no reabsorbible) de altura del hueso como un resultado a largo plazo de la GBR.
Proussaefs y Lozada compararon la malla de titanio y el aumento de la cresta usando impresiones con un promedio de 15.11% de resorción a los 6 meses. Varios estudios informaron cambios en la dimensión lateral del volumen después del aumento de la cresta utilizando tomografía computarizada de haz cónico con respecto a las tasas de resorción: 33.7% a 66.6% por Sterio et al23 53.8% a 55.3% por Mordenfeld et al, y 7.20% a 12.48% por Gultekin et al , respectivamente. Recientemente, Urban et al evaluaron la pérdida ósea periimplante con hasta 15 años de carga (1.4 ± 1.0 mm) y hay reportes similares de Roccuzzo et al. y Benic et al. Sin embargo, ninguno de los estudios mencionados anteriormente ha comparado clínicamente la cantidad de hueso injertado durante la cirugía y la cantidad de hueso después de la cicatrización para examinar la cantidad de pérdida de volumen en el aumento de la cresta vertical.
El diseño de esta investigación se asemeja al estudio de Simon et al. Reportaron una pérdida no uniforme significativa de la altura y la anchura del hueso después de la realización de la GBR en los conectores de extracción utilizando FDBA desmineralizado con membrana reabsorbible de ácido poliláctico. Nuestro estudio, sin embargo, difiere del de Simon et al en los siguientes aspectos: (1) se utilizó FDBA con membrana no reabsorbible; (2) las mediciones se realizaron en crestas desdentadas, sin incluir los conectores de extracción; (3) solo se incluyeron sujetos con deformidad de la cresta de la clase III de Seibert que requieren aumento vertical de la cresta en la mandíbula posterior. Los resultados del estudio actual ilustraron que la pérdida de hueso aumentado osciló entre 12.6% y 26.5% durante 6 meses de curación en comparación con 39.1% a 76.3% cambios de volumen deportados por Simon et al. Los resultados de este estudio indicaron una tasa de retención de hueso injertado más alta que la reportada por Simon et al.
Cuatro pacientes tuvieron complicaciones quirúrgicas, incluida la exposición a la membrana y la infección, lo que resultó en una pérdida incongruente del volumen óseo en comparación con otros sujetos. El porcentaje medio de resorción ósea en los sitios asociados con complicaciones posquirúrgicas (42.1%) fue más sustancial que el de los sitios con cicatrización sin incidentes (13.4%). El volumen óseo disminuido observado en sitios con complicaciones postoperatorias correspondió con otros estudios de Zitzmann et al. y Simion et al., en los que la exposición a la membrana produjo menos regeneración ósea en comparación con los sitios con cicatrización sin complicaciones. La observación clínica de los sitios quirúrgicos indicó una notable resorción en las dimensiones verticales en general.
Aunque la estructura metálica de una membrana de e-PTFE reforzada con titanio puede resistir la compresión, las fuerzas mecánicas de la función diaria del paciente, como la masticación, el habla y la deglución, pueden causar el colapso de la membrana, lo que influye en los resultados de la regeneración ósea. Un colapso de la membrana reduce el espacio disponible para la regeneración ósea. Simion et al. Y Jovanovic et al. reportaron observaciones similares en estudios previos. El estudio actual mostró una resorción ósea marcada en dimensiones horizontales en las localizaciones mesial y apical. Los autores postulan que la disminución del volumen óseo en el aspecto mesial podría estar relacionado con la presencia del foramen mental en la viabilidad posterior, lo que a menudo evita la localización y la fijación ideales de la membrana. La invaginación de tejido fibroso debajo de la membrana a menudo se observó en el margen mesial de la membrana durante la reentrada para la cirugía de colocación de implantes. El mantenimiento inicial del espacio creado bajo la membrana para permitir el crecimiento óseo es esencial. Por lo tanto, la adaptación de la membrana y la inmovilización mediante una correcta fijación son cruciales para el éxito de la GBR.
CONCLUSIONES
Dentro de los límites de este estudio, se observó la resorción ósea significativa después de GBR utilizando un aloinjerto y una membrana no reabsorbible durante la cicatrización sumergida. Se recomiendan ensayos clínicos adicionales para confirmar los resultados de este estudio.
DECLARACIÓN
Los autores afirman no tener ningún interés financiero, ya sea directa o indirectamente, en los productos o la información enumerados en el artículo.
APROBACIÓN
El estudio fue aprobado por la junta de revisión institucional del campus de ciencias de la salud de Tufts (IRB no: 9317).
ROLES/CONTRIBUCIONES POR LOS AUTORES
Y. Hur: concepto/diseño, interpretación de datos, redacción de artículos, recolección de datos. Y. Ogata: concepto/diseño, análisis de datos, redacción de artículos, presentación de un manuscrito y comunicación con identificación. D.W. Kim: Recopilación de datos, revisión crítica del artículo. C.M. Pham: Recopilación de datos, análisis/interpretación de datos. T.-H. Yoon: análisis/interpretación de datos, revisión crítica del artículo. H. Ogata: concepto/interpretación, revisión crítica del artículo, aprobación del artículo.
RECONOCIMIENTOS
Este proyecto fue parcialmente apoyado por el centro nacional para el avance de las ciencias de la traducción (NCATS), los institutos nacionales de la salud (NIH), número de concesión UL1TR001064. Y. Hur y Y. Ogata contribuyeron igualmente como primeros co-autores.
FUENTE
IMPLANT DENTISTRY / VOLUMEN 26, NÚMERO 6 2017
Copyright © 2017 Wolters Kluwer Health, Inc.

